Operative Therapie
Wichtig ist die richtige Therapie zum richtigen Zeitpunkt. Eine Operation ist dann sinnvoll, wenn andere konservative Maßnahmen nicht den gewünschten Erfolg gebracht haben.
Wir in der Orthopraxis beraten Sie individuell und ausführlich. Wir besprechen mit Ihnen das Für und Wider einer operativen Therapie. Auf Grund unserer langjährigen Erfahrung sind wir der richtige Ansprechpartner für Sie bei sämtlichen Beschwerden am Bewegungsapparat.
Unsere Ärzte sind in allen Bereichen der Orthopädie und Unfallchirurgie speziell geschult. Wir bilden uns ständig fort und sind immer auf dem aktuellen medizinischen Wissensstand. Bei uns befinden Sie sich in den besten Händen.
Die Eingriffe werden, wenn möglich und sinnvoll, ambulant oder wenn nötig stationär in der WolfartKlinik in Gräfelfing durchgeführt. Hierbei ist es uns besonders wichtig, dass Sie nicht nur operativ optimal versorgt werden, sondern auch die Betreuung vor und nach dem Eingriff optimal auf Sie abgestimmt ist (z.B. Physiotherapie, Anschlussheilbehandlung).
Unsere erfahrenen Ärzte stehen Ihnen jederzeit gerne zur Verfügung!
Hüftgelenk
Ob Verletzungen, Verschleiß oder anlagebedingte Störungen – Patienten mit Hüftproblemen kann heute in vielfältiger Weise geholfen werden.
Hüft-Endoprothetik / künstliches Hüftgelenk
Informationen über die Hüft-Endoprothetik finden Sie hier .
Umstellungsoperationen
Liegt eine Fehlstellung oder eine Anlagestörung eines Gelenkes vor, die zum Eintreten und Fortschreiten einer Arthrose führen kann, muss gerade bei jungen Patienten bereits im Frühstadium eine gelenkerhaltende Umstellungsoperation diskutiert werden.
Dabei kann eine Arthroseentstehung, wie sie bei der Hüftdysplasie, dem Morbus Perthes oder dem Hüftkopfgleiten üblich ist, relevant hinausgezögert oder sogar wirksam vermieden werden.
Je nach Lokalisation der Fehlstellung (Becken oder Oberschenkel) wird die Hüftpfanne in die anatomisch korrekte Position geschwenkt oder der Schenkelhalswinkel verändert und mit einer Winkelplatte stabilisiert. In beiden Fällen wird eine Harmonisierung der Druckaufnahme im Hüftgelenk angestrebt.
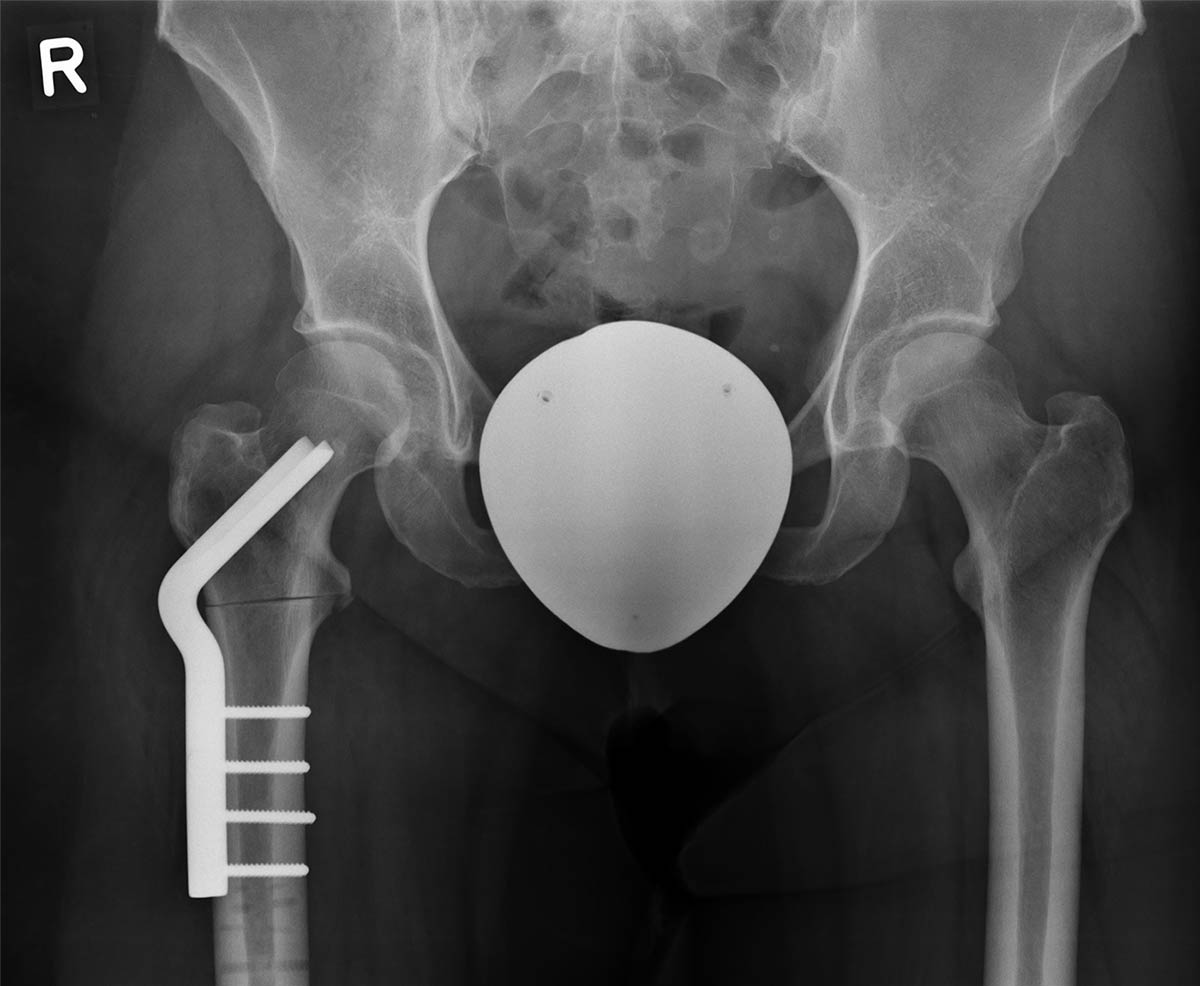
Röntgenbild Zustand nach antetorsionserhöhender Umstellungsoperation
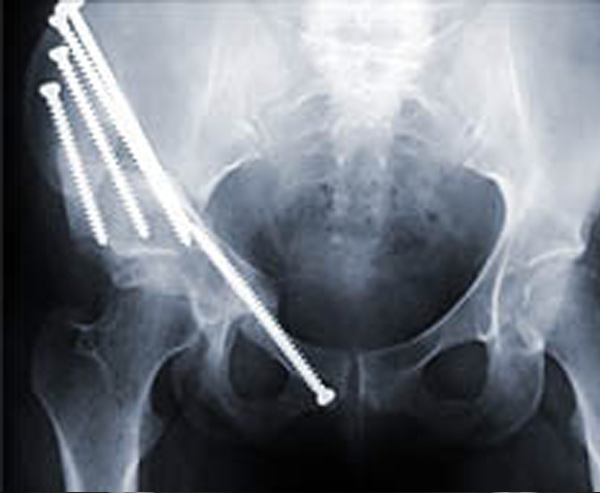
Röntgenbild Zustand nach Beckendreifachosteotomie nach Tönnis / Kalchschmidt
Femuroacetabuläres Impingement
Das femuroacetabuläre Impingement führt durch eine spezielle Konfiguration der Hüftpfanne und/oder der Schenkelhalsregion unweigerlich zur Schädigung der Gelenklippe und im Weiteren zur Arthrose. Durch einen gelenkplastischen Eingriff kann diese Störung beseitigt, die Gelenklippe adressiert und damit weiterer Schaden kontrolliert werden.
Knie
Das Knie gehört zu den kompliziertesten Gelenken des menschlichen Körpers und ist im Alltag großen Belastungen ausgesetzt: Egal ob wir stehen, laufen, sitzen, hocken oder gar springen – immer wird das Knie beansprucht. So verwundert es nicht, dass Knieschmerzen weit verbreitet sind und das Leben stark einschränken können.
Die Ursachen für Knieschmerzen sind vielfältig und reichen von einer leichten Überbelastung bis hin zu einem fortschreitenden Verschleiß (Arthrose) des Kniegelenks. Sowohl die Gelenkknorpel als auch die umgebenden Strukturen wie Bänder und Muskeln können betroffen sein.
Ob Sportverletzung oder Verschleiß – eine Vielfalt von Behandlungsmöglichkeiten steht offen, um die Heilung und die schmerzfreie Funktion des Gelenkes wiederherzustellen.
Knie-Endoprothetik / künstliches Kniegelenk
Informationen über künstliche Kniegelenke finden Sie hier .
Sport- und Bandverletzungen / Arthroskopie
Sportverletzungen am Knie betreffen den Meniskus, den Gelenkknorpel oder die Bänder und kommen auch in Kombination vor.
Viele dieser Verletzungen sind konservativ behandelbar, werden also mit angepassten Bandagen oder Schienen (so genannten Orthesen) und gegebenenfalls Physiotherapie behandelt.
Meniskusriss
Ist die Knorpeloberfläche beschädigt, kann diese arthroskopisch geglättet werden. Bei lokalisierten (begrenzten) Defekten kann auch ein Knorpel-Knochenzylinder aus einem wenig belasteten Gelenkbereich entnommen werden. Gleich im Anschluss wird dieser Knochenzylinder dann in den Schadensbezirk verpflanzt. Bei größeren Knorpelschäden können auch mehrere dieser Zylinder im Kniegelenk eingesetzt werden. Die implantierten Knochenknorpelanteile verbinden sich innerhalb weniger Wochen mit der umliegenden Knorpelsubstanz.
In Ausnahmefällen kann auch die Anzüchtung von Knorpelzellen vorgenommen werden (mit anschließender Transplantation). Bei dieser sogenannten Autologen Chondrozyten-Transplantation (ACT) entnehmen wir zunächst ein kleines Stück Knorpelgewebe aus einem gesunden, nicht belasteten Bereich des Kniegelenkes. Dann werden die entnommenen Knorpelzellen in einem Labor über einen Zeitraum von vier bis sechs Wochen vermehrt. Die Zellen befinden sich auf einem dreidimensionalen Trägervlies und können so in exakt die notwendige Form zugeschnitten werden. Die Trägersubstanz wird bei einem zweiten Eingriff in den Defekt eingebracht und nach einigen Wochen vom Körper resorbiert. Die transplantierten Zellen bilden eine neue Knorpelschicht.
Der Krankenhausaufenthalt dauert üblicherweise nur 3 bis 5 Tage, die Rehabilitation bis zu drei Monaten, je nachdem welches Verfahren angewendet wurde.
Knorpeldefekte
Verletzungen des Meniskus, wie Ein- und Abrisse erfordern die Wiederbefestigung (Refixation) oder die Entfernung der zerstörten Teile. Zur Refixation können Nahttechniken oder auch sogenannte Meniskusanker verwendet werden. Sofern keine Refixation mehr möglich ist, werden mit speziellen Instrumenten die erkrankten und beschädigten Meniskusanteile sparsam entfernt. Diese Eingriffe werden arthroskopisch durchgeführt, in der Regel ambulant, in besonderen Fällen auch kurz stationär.
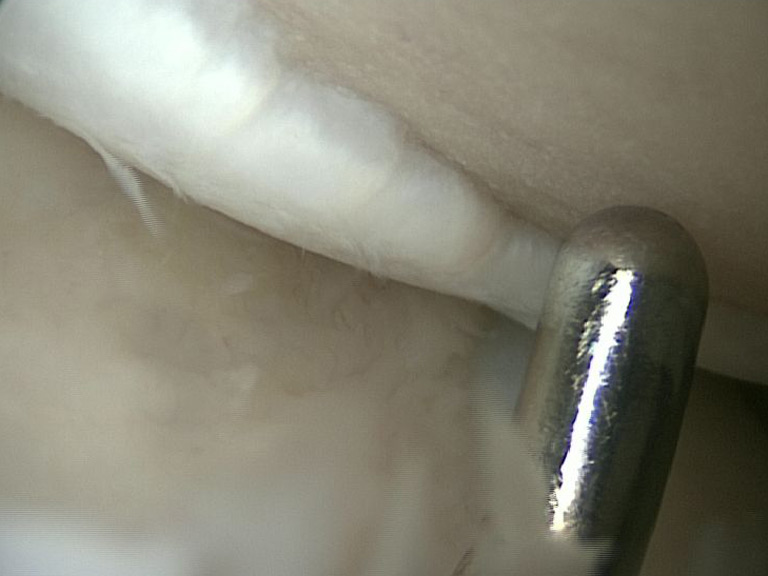
massiver Knorpelschaden (Tasthaken mit abgebildet)

Meniskusriss

sanierter Meniskusriss
Innenbandverletzungen, Kreuzbandrisse
Während Innenbandverletzungen oft konservativ behandelt werden können, erfordern Kreuzbandrisse häufig eine operative Therapie mit körpereigenen Transplantaten. Bei der Operation wird das fehlende vordere Kreuzband durch ein kräftiges Ersatzgewebe ausgetauscht. Meistens wird dafür ein körpereigenes Sehnentransplantat genommen. Als Ersatzgewebe eignet sich vor allem ein Teil der Patellasehne (Sehne zwischen Kniescheibe und Schienbein) und die Semitendinosussehne (hinterer Oberschenkel).
Diese Eingriffe sind in der Regel mit einem kurzen stationären Aufenthalt verbunden. Die Rehabilitation dauert üblicherweise ca. 6 Wochen. Mit intensivem Sporttreiben sollte man – je nach Sportart – jedoch drei bis sechs Monate warten. Da die Entscheidung nur individuell getroffen werden kann, beraten wir Sie auf Wunsch gern genauer.
Verschleiß (Arthrose)
Knie-Arthrose entsteht, wenn der schützende Knorpel immer dünner wird. Die Knochen reiben direkt aufeinander. Der Patient leidet unter Schmerzen und Bewegungseinschränkungen.
Der Gelenkverschleiß wird stadien- und intensitätsabhängig behandelt. Die Therapie orientiert sich auch am Alter des Patienten. Im Frühstadium kommen zunächst physikalische und medikamentöse Behandlungen in Betracht wie zum Beispiel entzündungshemmende Medikamente oder Gelenkinfiltrationen mit so genannten Knorpelaufbaupräparaten (z. B. Hyalurondäures). Auch eine spezielle Einlagenversorgung ist möglich.
Im fortgeschrittenen Stadium sind in der Regel arthroskopische und/ oder achskorrigierende Eingriffe empfehlenswert. Bei arthroskopischen Operationen glätten wir minimal-invasiv unter Kamerasicht den Knorpel und die Meniskusstrukturen. Eine entzündlich veränderte Gelenkschleimhaut wird gegebenenfalls entfernt (Synovektomie). Bei Beinachsdeformitäten, die sehr häufig zur frühzeitigen Arthrose führen, werden Umstellungsoperationen durchgeführt (siehe weiter unten).
Umstellungsoperationen
Bei Verschleiß aufgrund von Achsfehlstellungen junger Patienten (X-Bein, O-Bein) kann eine achskorrigierende Umstellungsoperation durchgeführt werden. Üblicherweise werden die Korrekturen am Ort der Fehlstellung vorgenommen, also entweder am Oberschenkel- oder Unterschenkel.
Durch die Korrektur der Achse kann die Belastung zum Beispiel bei einem O- Bein von der abgenutzten Innenseite des Kniegelenkes auf die noch intakte Außenseite verlagert werden. Gerade bei beginnenden und mittelgradigen Kniegelenksarthrosen ist dies eine sehr gute Möglichkeit, den künstlichen Kniegelenksersatz (Kniegelenks-Prothese) hinauszuschieben.
Der Klinikaufenthalt beträgt bei Umstellungsoperationen am Kniegelenk ca. 5 bis 10 Tage. Es schließt sich eine ambulante Physiotherapie an. Schrittweise wird unter Anleitung die Belastung langsam gesteigert. Das Metallimplantat wird ca. 12 Monate nach der Operation wieder entfernt. Dies ist grundsätzlich auch im Rahmen eines ambulanten Eingriffs möglich.
Im späteren Stadium wird ein Gelenkersatz (Implantat) nötig, der wiederum je nach Lokalisation und Ausmaß des Gelenkverschleißes oberflächenersetzend, teilgekoppelt oder gekoppelt ausgeführt wird (siehe hierzu Endoprothetik).
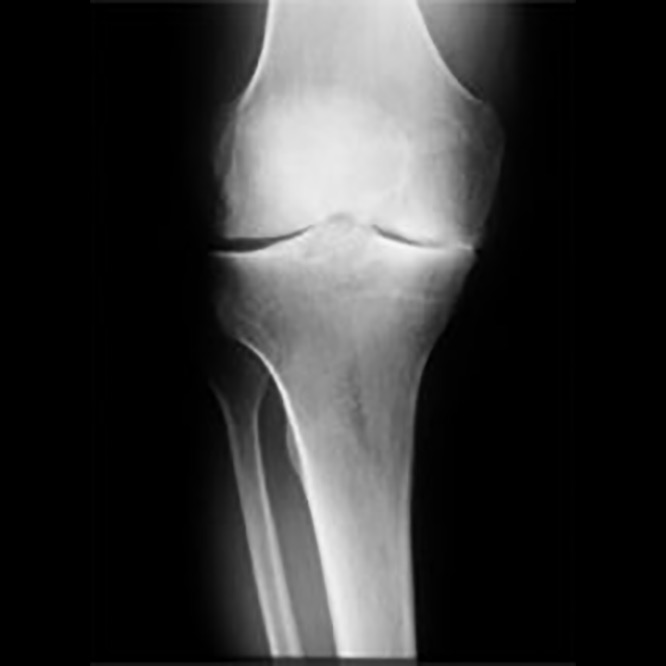
Röntgenbild Kniegelenk mit innenseitigem Verschleiß
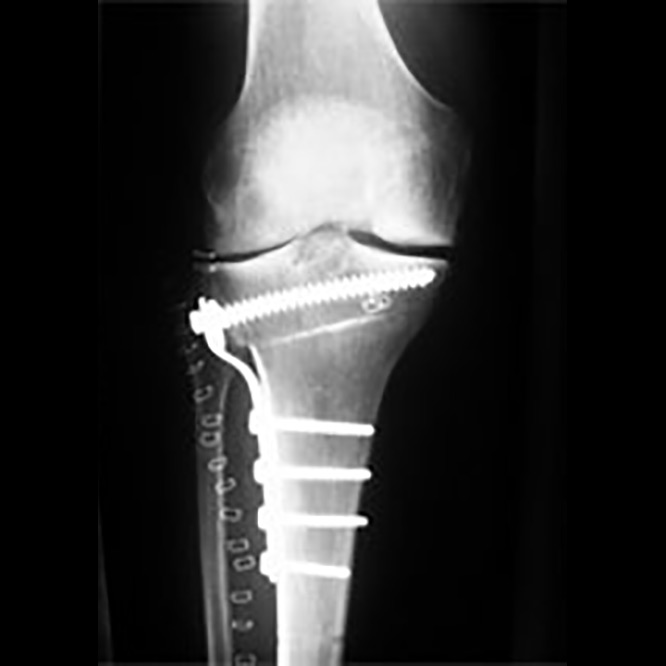
Röntgenbild Kniegelenk nach Achskorrektur.
Sehr gut erkennbar ist die postoperativ erzielte Korrektur der Beinachse mit Entlastung des innenseitigen Gelenkabschnittes.
Schulter
Das Schultergelenk ist sehr empfindlich, instabil und anfällig für Verletzungen. Der Grund: Die Gelenkpfanne ist deutlich kleiner als der Gelenkkopf (1:4). Leichter als bei anderen Gelenken kann der Gelenkkopf daher aus der Gelenkpfanne rutschen. Die Anatomie der Schulter hat aber auch Vorteile. Dadurch werden Bewegungen in einem Kreis von fast 360 Grad möglich. Kein anderes Gelenk bietet einen so großen Bewegungsspielraum. Umgeben wird das Schultergelenk von der sogenannten Rotatorenmanschette. Darunter versteht man eine Gruppe von vier Muskeln, die die Schulter stabilisieren und führen.
Verletzungen der Schulter können neben Sehnen, Bändern und Knorpelstrukturen auch knöcherne Anteile betraffen. Möglich sind Schultereckgelenkssprengungen, Brüche und Verrenkungen (Luxationen) oder aber Kombinationsverletzungen.
Auch anlage- und verschleißbedingte Erkrankungen verursachen häufig starke Beschwerden, die einen Besuch beim Orthopäden notwendig machen.
Schulter-Endoprothetik / künstliches Schultergelenk
Informationen über künstliche Schultergelenke finden Sie hier .
Rotatorenmanschette und Impingementsyndrom
Das englische Wort „to impinge“ bedeutet auftreffen, zusammenstoßen. Von Natur aus besteht bereits eine Enge zwischen Oberarmkopf und dem Schulterdach. Bei Überbelastung der Schulter kann es zu einer Verdickung der Supraspinatus-Sehne der Rotatorenmanschette kommen. Die Sehne wird zunehmend eingeklemmt, eine Schulterenge (Impingement-Syndrom) entsteht. Entzündungen und schmerzhafte Reizungen sind die Folge. Da der Muskulus Supraspinatus ist für das Abspreizen, Anheben und die Außenrotation des Oberarms verantwortlich ist, verursacht jede Armbewegung nun Schmerzen.
In leichteren Fällen helfen Injektionen und eine Physiotherapie über 4 bis 8 Wochen. Diese Behandlung wird ambulant durchgeführt.
In schweren Fällen empfiehlt sich oft eine Operation. Dieser Eingriff kann meist mittels Arthroskopie durchgeführt werden. Schonend erweitern wir den eingeengten Raum, so dass Muskeln, Sehnen und Schleimbeutel wieder genug Platz haben. Auch ein eventuelles Kalkdepot wird entfernt. Bestehen bereits Knorpelschäden, beseitigen wir diese ebenfalls.
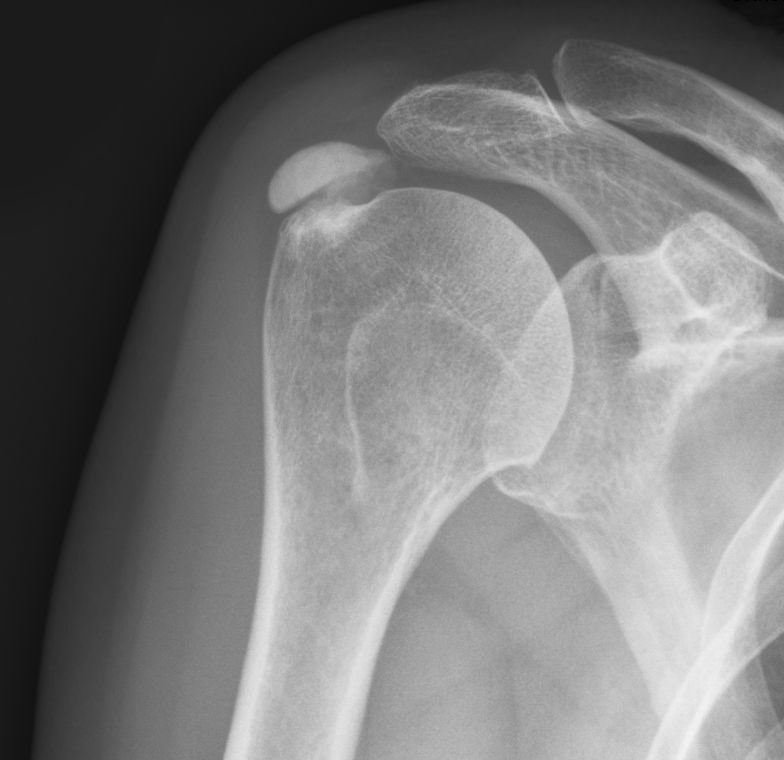
Auf dem Röntgenbild ist in Höhe des Schultergelenkkopfes außen links die Kalkablagerung sichtbar.
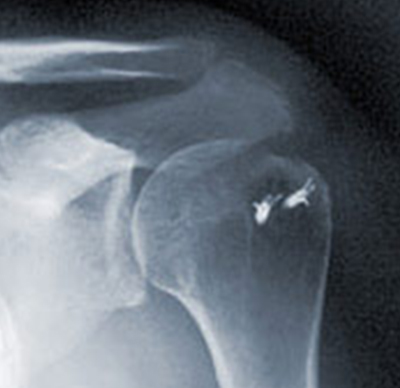
Abgebildet ist ein Schultergelenk nach Naht der Rotatorenmanschette mit Hilfe von Knochenankern, die eine stabile Verankerung erlauben. Diese Anker sind aus Titan und müssen nicht wieder entfernt werden.
Riss der Rotatorenmanschette
Je älter man wird, desto größer ist das Risiko, dass eine oder mehrere Sehnen der Rotatorenmanschette reißen. Bei vorgeschädigten Sehnen reicht oft als auslösendes Momentoft oft eine leichte Belastung – und schon ist die Rotatorenmanschette gerissen. Eine Ruptur kann aber auch durch einen Unfall verursacht werden, zum Beispiel ein Zusammenprall mit dem Gegner beim Sport oder ein Sturz vom Fahrrad.
Ein Riss der Rotatorenmanschette muss in der Regel operiert werden. Denn eine gerissene Sehne heilt nicht von selbst zusammen. Dank der modernen Schulterchirurgie können wir die meisten Sehnenrisse im Rahmen einer arthroskopischen Operation, ggf. kombiniert mit einer „Mini- open- Technik“ versorgen. Zur Rekonstruktion werden die abgerissenen Sehnenenden mit Hilfe winziger Implantate (Fadenanker) wieder am Knochen befestigt.
In der Regel folgt auf den Krankenhausaufenthalt von 3 bis 5 Tagen im Operationsfall eine physiotherapeutische Behandlung über 6 Wochen und die volle Sportfähigkeit wird nach 3 bis 6 Monaten erreicht.
Bei einem ausgedehnten, nicht mehr rekonstruierbaren Rotatorenmanschetten-Defekt spricht man von einer Defektarthropathie. Es liegt meist eine ausgeprägte Funktionsstörung des Schultergelenkes vor. Der Arm kann nicht mehr angehoben werden, jede Bewegung verursacht starke Schmerzen. Der Oberarmkopf wandert nach oben unter das Schulterdach und verhindert dann eine normale Funktion.
In diesem Fall kann eine inverse Schulterprothese – oder auch „Deltaprothese“ – die Funktion der Schulter wiederherstellen und die Beschwerden deutlich lindern (siehe Endoprothetik).
Schlüsselbeinbruch
Der Schlüsselbeinbruch zählt zu den häufigsten Frakturen des menschlichen Körpers. Alle Altergruppen sind betroffen.
Das Schlüsselbein (Clavicula) verbindet den Schultergürtel mit dem Rumpf. Es handelt sich um die einzige knöcherne Verbindung zwischen Arm und Rumpf.
Die Behandlung richtet sich nach der Art des Knochenbruches. Mediziner unterscheiden zwischen sogenannten verschobenen und nicht verschobenen Brüchen: Liegen die Knochenenden nahe beieinander, braucht nicht operiert zu werden. Es reicht die Schulter ruhig zu halten. Innerhalb von drei bis vier Wochen bildet sich neues Gewebe und die Knochenenden wachsen wieder zusammen.
Haben die Knochenenden keinen Kontakt mehr miteinander, muss operiert werden. Bei dem chirurgischen Eingriff bringen wir die Knochen in die richtige Position. Die Stabilisierung des Bruches erfolgt durch eine Platte oder einen Draht („rush pin“).
Im Fall der Operation dauert der Klinikaufenthalt nur wenige Tage. Notwendig ist immer eine etwa 4- bis 6-wöchige physiotherapeutische Behandlung bis zur knöchernen Heilung. Nach abgeschlossener Knochenheilung kann mit dem Kraftaufbau begonnen werden. Nach 6 bis 12 Monaten werden die Implantate (stabilisierende Platten, Draht oder Schrauben) entfernt.
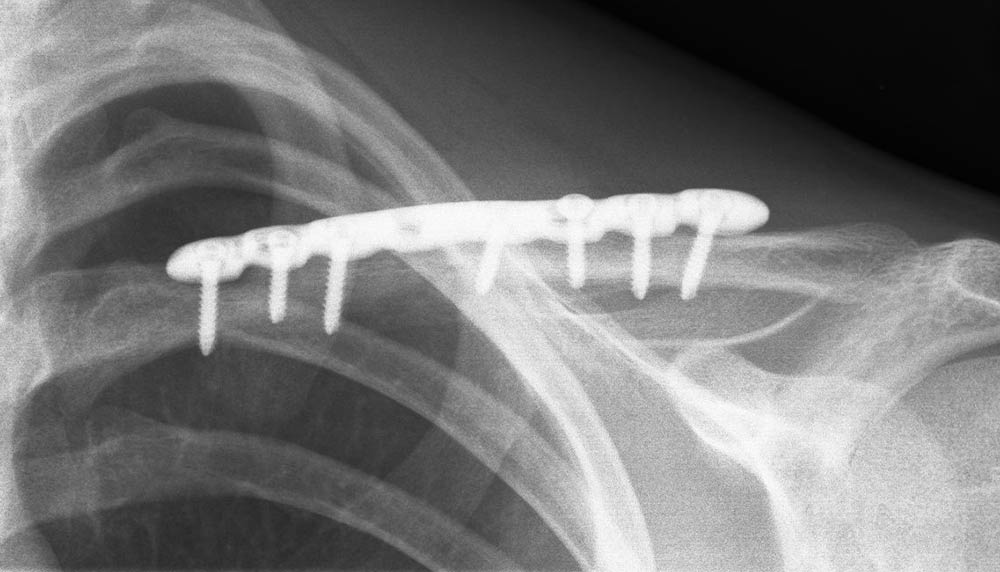
Plattenversorgung nach Schlüsselbeinbruch
Schultereckgelenk-Verletzung
Das Schulter-Eckgelenk befindet sich an der „Ecke“ beziehungsweise am äußeren Ende der Schulter. Der medizinische Name lautet Akromio-Clavicular-Gelenk (bzw. AC-Gelenk), denn das Schulter-Eckgelenk verbindet das äußere Ende des Schlüsselbeins (= Clavicula) mit dem Schulterdachfortsatz (= Akromion) des Schulterblatts. Das sehr straffe Schulter-Eckgelenk ist von einer kräftigen Gelenkkapsel umgeben. Es wird zusätzlich durch Bänder stabilisiert.
Verletzungen des Schultereckgelenkes (Klaviertastenphänomen/ Tossy-Verletzung) entstehen vor allem durch eine Beschädigung eines oder mehrerer dieser Bänder. Diese Verletzungen können wir in leichteren Fällen konservativ behandeln, das heisst, sie werden mit einem Verband oder einer Schiene stabilisiert.
Bei Verletzungen mehrerer Bänder muss das Gelenk durch eine Operation und bei veralteten Verletzungen durch bandplastische Maßnahmen oder Eigenknochentransplantate wiederhergestellt werden. Auf den Krankenhausaufenthalt von 3 bis 5 Tagen folgt eine physiotherapeutische Behandlung über 6 Wochen. Die volle Sportfähigkeit wird nach 3 bis 6 Monaten erreicht.
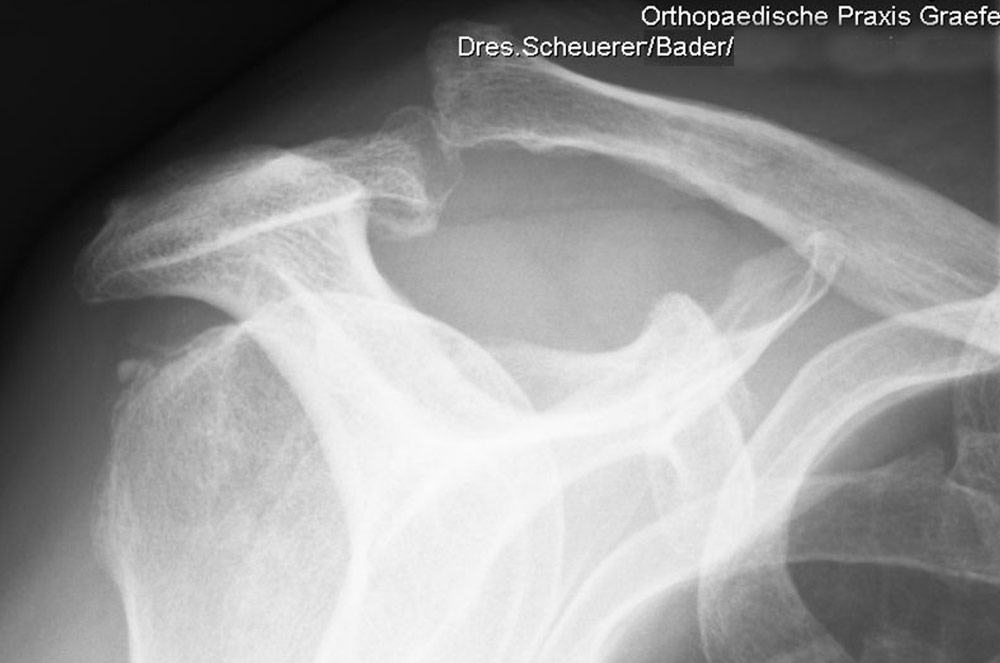
Röntgenbild Schultereckgelenkssprengung
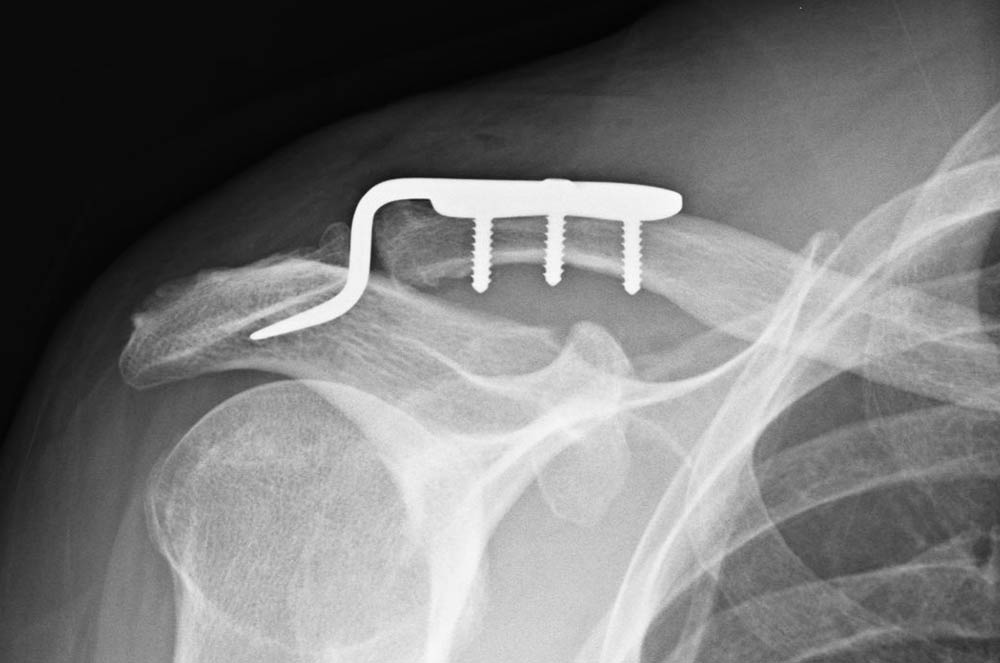
Röntgenbild Zustand nach Versorgung einer Schultereckgelenkssprengung (Tossy III) mit Balser-Platte
Verrenkungen (Luxationen)
Da die Gelenkpfanne bei der Schulter deutlich kleiner ist als der Gelenkkopf, kann leichter als bei anderen Gelenken der Gelenkkopf aus der Gelenkpfanne rutschen. Schulterausrenkung (Luxation) nennt man das. Ein Sturz ist die häufigste Ursache für eine Luxation der Schulter, sie ist ausgesprochen schmerzhaft, da das Schultergelenk von einem dichten Netz von Schmerznerven umgeben ist. Der betroffene Arm ist sofort fast vollständig gebrauchsunfähig.
Unfallbedingte Erstluxationen werden in der Regel schon am Unfallort reponiert (eingerenkt). Liegen keine wesentlichen Begleitverletzungen vor, reichen als weitere Behandlung eine anfängliche Ruhigstellung und nachfolgende Physiotherapie aus.
In komplizierten Fällen und vor allem, wenn zusätzlich Muskeln gerissen oder Knochen abgesplittert sind, muss operiert werden. Bei Patienten, die nach einem Sturz unter wiederkehrenden Verrenkungen der Schulter leiden, muss ebenfalls das Gelenk operativ stabilisiert werden. Bei der arthroskopischen oder offenen Operation erfolgt eine Raffung der Kapseln und Bänder. Dabei werden häufig Titanknochenanker zur Stabilisierung abgelöster Kapselbandstrukturen eingesetzt. Um den Formschluss des Gelenkes zu verbessern, kann es in Einzelfällen sinnvoll sein, eigenes Knochenmaterial zu transplantieren. Üblicherweise entnehmen wir dies aus dem Beckenkamm.
Je nach Umfang der Maßnahmen ist mit einem Krankenhausaufenthalt von 3 bis 7 Tagen zu rechnen. In der Regel ist nach einer solchen Operation eine 6-wöchige Ruhigstellung mit begleitender Physiotherapie erforderlich. Schulterbelastende Sportarten können meist erst wieder nach 6 Monnaten ausgeübt werden.
Oberarmkopfbrüche
Oberarmkopffrakturen werden in der Regel durch einen äußeren Verband stabilisiert. Normalerweise reicht dies als Therapie aus. Die Knochen wachsen wieder korrekt zusammen. Nach 4- bis 6-wöchiger Physiotherapie ist die Heilung in diesem Fall zumeist abgeschlossen.
In schwereren Fällen mit starker Fehlstellung (so genannte abgerutschte Frakturen) oder mit mehreren Fragmenten nehmen wir eine rekonstruktive Operation vor. Der Klinikaufenthalt im Operationsfall dauert ca. eine Woche, auf die eine frühfunktionelle Übungsbehandlung folgt. Danach kann zur Vollbelastung übergegangen werden.
Bei irreparablen Mehrfragmentfrakturen kann ein künstliches Schultergelenk notwendig werden, damit Sie die Schulter wieder schmerzfrei und gut bewegen können (siehe Endoprothetik).
Verschleiß (Arthrose)
Bei leichteren Fällen von Arthrose des Schulter- und des Schultereckgelenkes kann durch eine 4- bis 8-wöchige Injektionsbehandlung in das Gelenk für Linderung gesorgt werden. Je nach Art und Schwere der Arthrose kommen zum Beispiel entzündungshemmende Medikamente oder Gelenkinfiltrationen mit so genannten Knorpelaufbaupräparaten (z. B. Hyaluronsäure) in Betracht. In späteren Stadien wird durch eine minimal-invasive (arthroskopische) Operation eine Glättung vorgenommen. Nach 2- bis 3-tägigem Klinikaufenthalt und der 2- bis 3-wöchigen Physiotherapie ist in der Regel die Vollbelastbarkeit wiedererreicht.
Im Spätstadium der Arthrose (Knorpelverschleiß) kann ein künstliches Schultergelenk (Endoprothetik) eingesetzt werden. Diese Arthrose entsteht häufig nach der Ausheilung komplizierter Frakturen.
Sprunggelenk
Das Sprunggelenk verbindet die Unterschenkel- mit den Fußknochen. Es besteht aus zwei Teilen: dem oberen und dem unteren Sprunggelenk. Das obere Sprunggelenk ermöglicht es, den Fuß nach oben und unten, ein wenig auch zur Seite zu bewegen. Das untere Sprunggelenk ist weniger beweglich als das obere Sprunggelenk. Es ermöglicht, den Fuß leicht seitlich zu kippen. Die Bänder des Sprunggelenks verbinden die Knochen fest miteinander. Sie sind robust und elastisch zugleich, da sie sowohl die Stabilität des Gelenkes als auch die Beweglichkeit unterstützen müssen. An der Außenseite des Knöchels verlaufen drei Außenbänder und an der Innenseite das Innenband.
Verletzungen des oberen Sprunggelenkes
Im Vordergrund stehen die Bandverletzungen des oberen Sprunggelenkes, die bis auf wenige Ausnahmen sehr gut konservativ mit einer geeigneten Knöchelorthese behandelt werden können. Knöcherne Verletzungen behandeln wie in aller Regel operativ. Bei dem chirurgischen Eingriff befestigen wir abgerissene Knochen- oder Knorpelteile mit Schrauben und/oder Platten. Gerissene Bänder werden genäht und bei sehr starker Beschädigung durch körpereigene Sehnen ersetzt.
Wichtig ist in jedem Fall eine genaue Analyse der Verletzung durch eine fachärztliche Untersuchung in unserer Praxis. Notwendig ist ferner eine Röntgenaufnahme, gegebenenfalls ergänzt durch kernspintomographische Spezialuntersuchungen, um mögliche Bandverletzungen zu erkennen.
Verschleiß (Arthrose) oberes Sprungelenk
Bei starker Zerstörung des oberen Sprunggelenkes können größere operative Maßnahmen wie zum Beispiel ein Gelenkersatz notwendig sein. Dies betrifft vor allem Patienten mit fortgeschrittenem Gelenkverschleiß (Arthrose) oder rheumatischen Gelenkzerstörungen (Destruktionen). Neben der Implantation eines künstlichen Sprunggelenkes hat immer noch die Versteifung (Arthrodese) des oberen Sprunggelenkes einen hohen Stellenwert, da im Gegensatz zur landläufigen Meinung mit dieser Methode ein stabiles und schmerzfreies sowie unauffälliges und sicheres Gangbild auch langfristig zu erzielen ist. Der Klinikaufenthalt für diesen Eingriff beträgt in der Regel 7 Tage. Bis zur knöchernen Ausheilung nach etwa 8 bis 10 Wochen wird weiterhin ein Kunststoffgips oder ein Verbandsschuh getragen. Danach ist schmerzfreies Gehen im Konfektionsschuh (gegebenenfalls mit Abrollhilfe an der Sohle) möglich.
Fuss
Verletzungen und Beschwerden in der Fußregion sind in der Bevölkerung weit verbreitet und ein häufiger Grund unsere orthopädische Praxis aufzusuchen.
Der menschliche Fuß ist sehr komplex aufgebaut, da er das komplette Körpergewicht tragen und einen aufrechten Gang ermöglichen muss. Der Fuß ist aus 26 verschiedenen Knochen zusammengesetzt. Alle 26 Knochen sind durch Gelenke mit den jeweils benachbarten Knochen beweglich verbunden. Pro Tag macht jeder Fuß im Durchschnitt 15 000 Schritte.
Angesichts der äußerst komplexen Struktur der Füße und der hohen Belastung, der sie ausgesetzt sind, verwundert es nicht, dass die meisten Menschen im Laufe ihres Lebens irgendwann Beschwerden im Bereich der Füße haben.
In vielen Fällen reichen konservative Behandlungen mittels Schienen- oder Einlagenversorgung. Häufig beseitigen auch Infiltrationen in die schmerzhaften Gelenke erfolgreich die Schmerzen.
Falls durch diese konservativen Maßnahmen die Beschwerden nicht in den Griff zu bekommen sind, ist ein operatives Vorgehen oft der einzig sinnvolle Weg. Hierbei gibt es für die verschiedensten Beschwerden im Fußbereich unterschiedliche Operationstechniken.
Ziel jeder Behandlung ist es, eine normale Anatomie des Fußes wiederherzustellen und der Entwicklung einer verschleißbedingten Gelenkeinsteifung (Arthrose des Großzehengrundgelenkes) vorzubeugen. Ist dies nicht mehr möglich, werden teilweise auch versteifende Operationen eingesetzt.
Wir kümmern uns auch um orthopädische Erkrankungen bei Kindern. Die Behandlung von Erkrankungen des kindlichen Fußes muss oft schon kurz nach der Geburt begonnen werden. Weitere Informationen hierzu finden Sie unter dem Menüpunkt Kinderorthopädie.
Der Vorfuß
Im Bereich des Vorfußes ergeben sich im Lauf des Lebens, aber auch familiär bedingt bei jungen Menschen zahlreiche statische Verformungen des Fußskelettes, die dann im weiteren Verlauf zu knöchernen Fehlstellungen führen können und behandelt werden sollten.
Einen wesentlichen Baustein der Diagnostik stellt die Fußdruck-Messung dar, die Auskunft über die krankhaften Druckverteilungsmuster gibt (siehe Abb.). Die Fußdruck-Messung kann in der OrthoPraxis erfolgen.
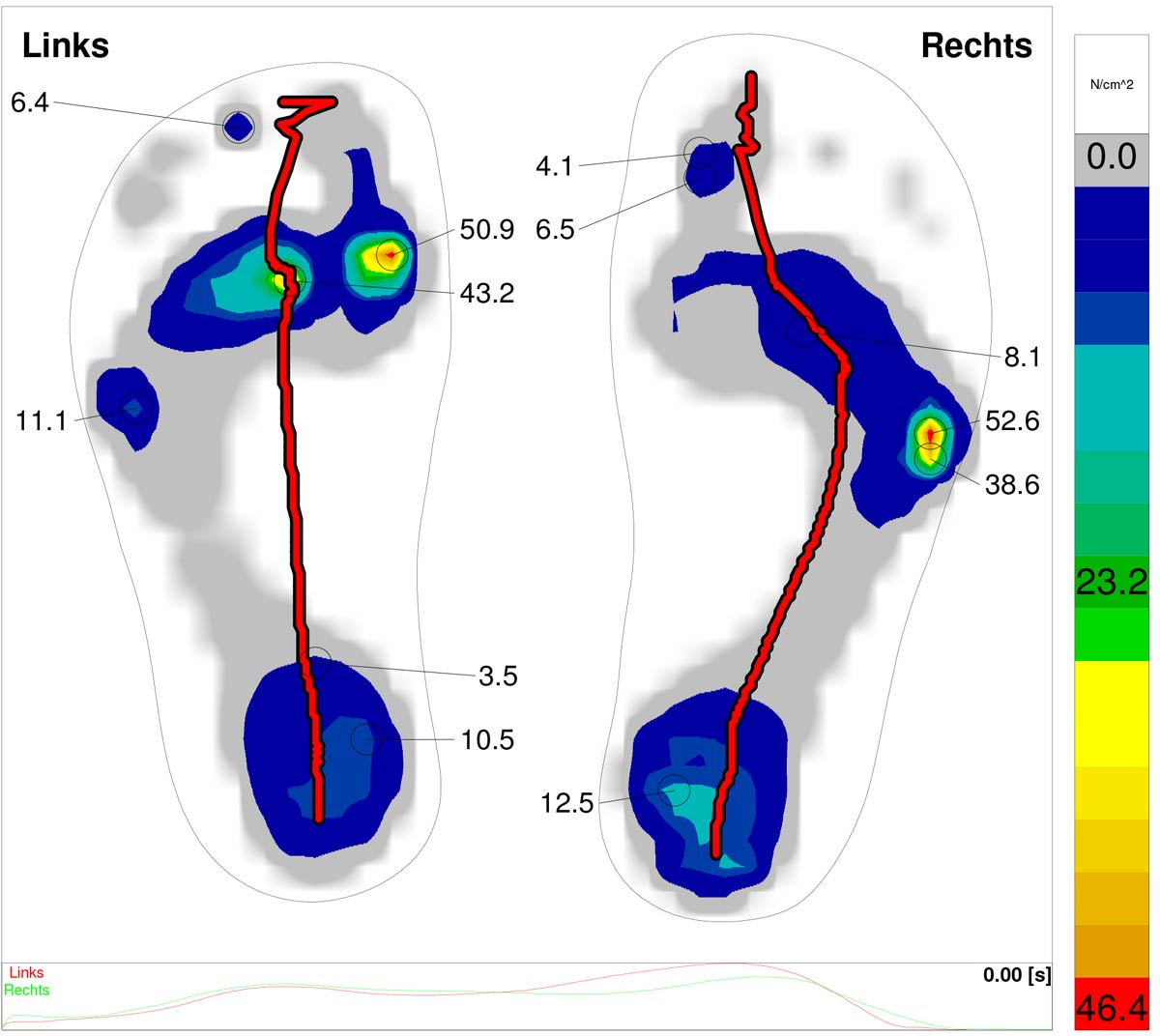
Beispiel einer Fußdruck-Messung: Deutlich erkennbar im Farbmuster ist die krankhafte Druckspitze im Mittelfußbereich rechts bei eingesunkenem Fußquergewölbe.
Hallux valgus
Der Ballenzeh (Hallux valgus) zählt zu den häufigsten Fußverformungen. Beim Hallux valgus schiebt sich der große Zeh nach außen und ein sichtbar herausragender Ballen entsteht. Der große Zeh kann in Extremfällen fast quer über den anderen Zehen liegen. Oft ist der Hallux valgus mit einem Senk-Spreizfuß kombiniert, mit gelegentlicher Ausbildung einer Fehlstellung der 2. Zehe (Hammerzehe), seltener der 3. bis 5. Zehe.
Wie entsteht ein solcher „Hallux valgus“?
Vor allem Frauen sind betroffen. Denn sie tragen meist hohe und spitze Schuhe. Außerdem haben Frauen ein schwächeres Bindegewebe als Männer, das durch hormonelle Veränderungen (zum Beispiel Schwangerschaft) noch nachgiebiger wird. Aber auch die Veranlagung spielt eine große Rolle.
In der Regel muss die Fehlstellung operativ korrigiert werden. Die Wahl des Operationsverfahrens richtet sich nach dem Ort und Ausmaß der Fehlstellung. In vielen Fällen kann die Fehlstellung durch die SCARF-Osteotomie behandelt werden, die eine sichere und dauerhafte Korrektur der Fehlstellung gewährleistet und gleichzeitig durch ihre dreidimensionale Philosophie auch die stets vorhandene Spreizfußproblematik mit berücksichtigt.
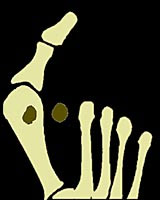
Fuß vor der Scarf-Operation: Man erkennt die Schiefstellung der Großzehe (Hallux valgus)
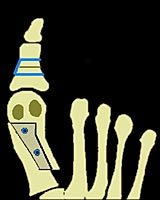
Zustand nach operativer Korrektur. Der Großzeh steht wieder gerade ausgerichtet.
Schema der Scarf-Operation in der seitlichen Ansicht, Teil 1
Schema der Scarf-Operation in der seitlichen Ansicht, Teil2
Je nach Fehlstellung kann die operative Versorgung mit einer AIKIN-Operation ergänzt werden.
Die Operation kann kurzstationär oder in ausgewählten Fällen ambulant durchgeführt werden. Moderne lokale Schmerzbetäubungsmaßnahmen (Fußblockanästhesie) zusätzlich zur Narkose können eine schmerzfreie oder zumindest schmerzarme postoperative Phase gewährleisten.
Postoperativ verordnet der Arzt einen Verbandsschuh, den der Patient konsequent tragen sollte. Nach ca. 4 Wochen kann der Betroffene auf normales, aber noch bequemes und weites Schuhwerk übergehen. Der Fuß kann jetzt voll belastet werden. Allerdings muss man sich auf mehrwöchige Schwellneigungen des Fußes bis zur vollständigen Ausheilung einstellen, die mit weiterer Physiotherapie und Lymphdrainagen behandelt werden.
Röntgenaufnahme eines ausgeprägten Hallux valgus vor und nach der Operation (Scarf-Osteotomie)
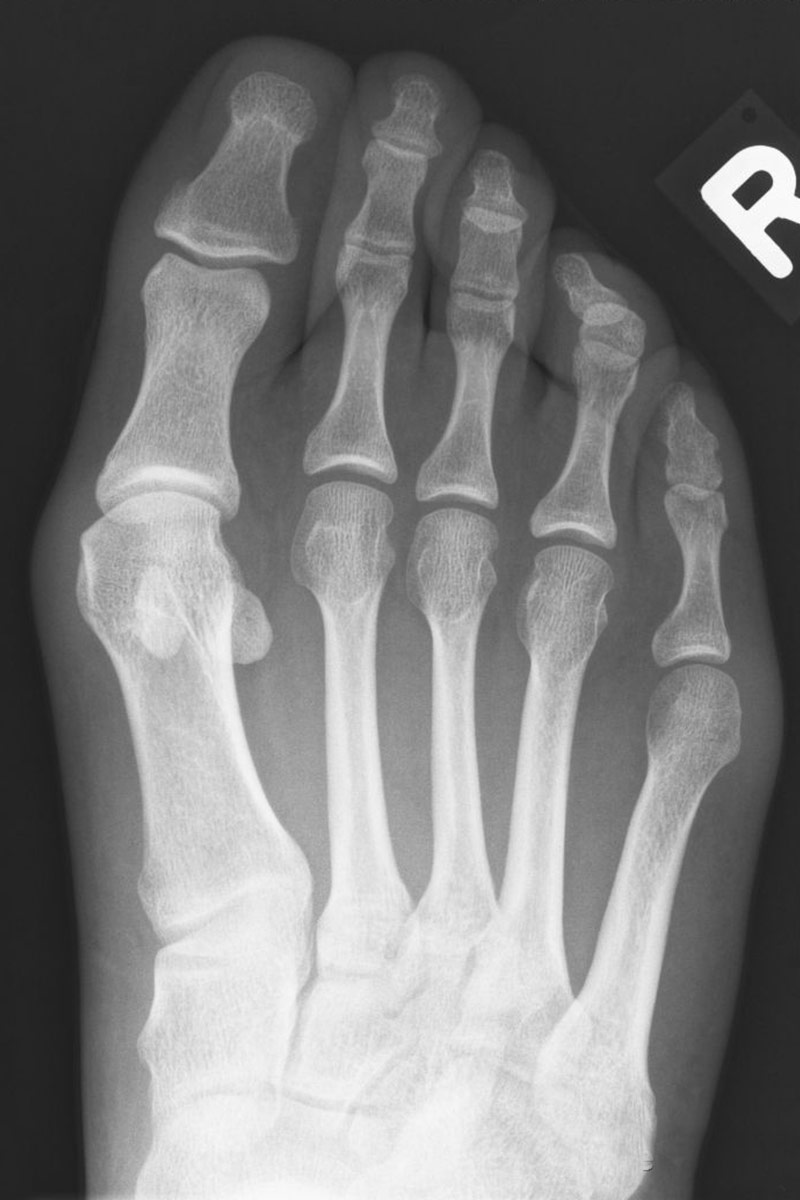
Röntgenaufnahme eines ausgeprägten Hallux valgus vor der Operation (Scarf-Osteotomie)
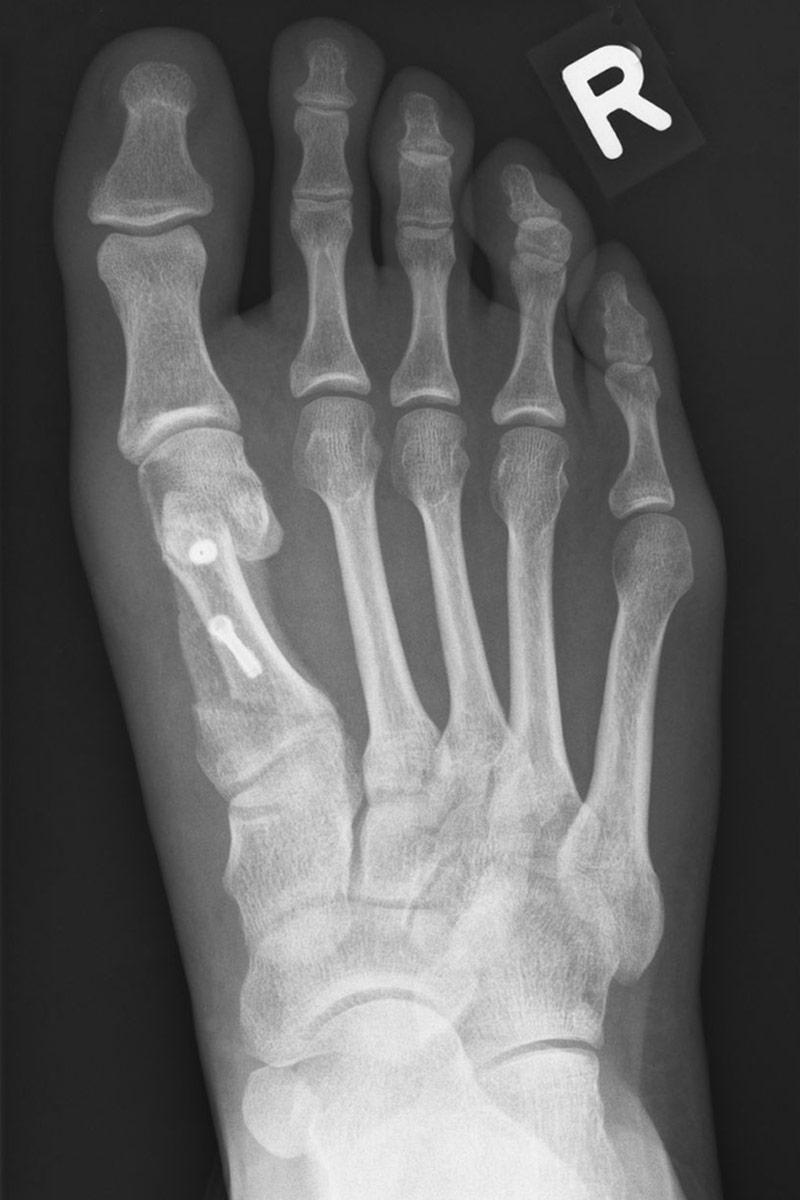
Röntgenaufnahme eines ausgeprägten Hallux valgus nach der Operation (Scarf-Osteotomie)
Hammerzehe/Krallenzehen
Beim Hammerzeh können eine oder mehrere kleine Zehen stark verkrümmt sein. Das Mittelgelenk steht nach oben. Es kann sich darauf ein Hühnerauge bilden, wenn der Schuh daran reibt. Das Endglied zeigt steil nach unten und bohrt sich in die Schuhsohle. Schwielen und Druckstellen entstehen.
Zur Korrektur der Zehen 2 bis 5 (2. Zehe bis Kleinzehe) eignet sich in vielen Fällen die Operation nach WEIL. Hierbei wird (ähnlich dem Prinzip der Scarf-Osteotomie) eine Verschiebung des Mittelfußköpfchens ohne Resektion und Zerstörung der Gelenkfläche durchgeführt. Die Fixation geschieht mit eigens dafür entwickelten „Twist-off-Schrauben“ aus Titan, die eine sichere und rasche Heilung gewährleisten und nicht entfernt werden müssen.
Hallux rigidus
Beim Hallux rigidus hat die Großzehe aufgrund von zunehmendem Verschleiß (Arthrose) die Beweglichkeit verloren. Sie ist steif geworden. Bei solcher Gelenksteife kommen lediglich Operationen mit Resektionen der Gelenkknochen oder eine Versteifung in Frage. Im Großzehengrundgelenksbereich hat sich bislang die Implantation eines Kunstgelenkes nicht ausreichend bewährt.
Hand
Schmerzen und Funktionsstörungen der Hand können die Lebensqualität erheblich einschränken. Daher ist es hier besonders wichtig, schnellstmöglich eine Behandlung durchzuführen.
Die Ursachen sind vielfältig. Oft handelt es sich um eine Überlastung, Verschleiß aufgrund zunehmenden Alters oder eine akute Verletzung. Die Veranlagung spielt ebenfalls eine Rolle. Auch gibt es gutartige Wucherungen im Handtellerbereich (Morbus Dupuytren), die zu zunehmenden Funktionseinschränkungen der Hand und der Finger führen können. Schließlich sind das Carpaltunnelsyndrom (CTS) und der „Schnellende Finger“ häufige Erkrankungen, die einen Termin beim Orthopäden notwendig machen.
Sportverletzungen
Vom berüchtigten Skidaumen über Verrenkungen bis hin zu Brüchen sind Handverletzungen oft auf Sportunfälle zurückzuführen. Neben knöchernen Verletzungen, die mit geeigneten Implantaten versorgt werden (Minischrauben, Miniplatten), liegen häufig Bandverletzungen (z. B. Skidaumen) vor.
In leichten Fällen kann die Verletzung mit einer Finger-/ Daumenschiene oder Gips ausgeheilt werden. Bei nachgewiesener Gelenkinstabilität ist in der Regel eine Bandnaht notwendig. Sehnenverletzungen werden durch die Naht oder eine plastische Rekonstruktion behandelt.
Die gefährliche Kahnbeinverletzung muss fast ausnahmslos operativ versorgt werden (Gewindestiftschraube nach Herbert).
Verschleiß (Arthrose)
Verschleiß kann entweder an den Gelenken oder an den Sehnen der Hand entstehen. Der Verschleiß der Gelenke führt im Spätstadium zur Arthrose. Bei Sehnenerkrankungen kommt es häufig zur Sehnenscheidenentzündung.
Die Arthrose der Hand betrifft in vielen Fällen das stark belastete und funktionell sehr wichtige Daumensattelgelenk (Rhizarthrose). Das Daumensattelgelenk verbindet den Daumen mit den Handwurzelknochen. Typische Symptome bei der Rhizarthrose sind Schmerzen beim Greifen. Anfangs wird immer versucht, mit konservativen Maßnahmen eine Besserung zu erzielen. Dazu zählen zum Beispiel entzündungshemmende Medikamente und Ergotherapie. Helfen diese Maßnahmen nicht, sollte eine Operation erwogen werden. Dabei wird ein kleiner Knochen aus der Handwurzelreihe entfernt. Als Ersatz wird eine körpereigene Sehne eingesetzt. Der Sehnenstreifen wird in der Regel aus dem Handgelenksbereich entnommen. Dieser Sehnenersatz wird Resektions-Suspensions-Interpositionsarthroplastik (nach Epping) genannt.
In schwereren Fällen kann durch die operative Versteifung (Arthrodese) Schmerzfreiheit erreicht werden, ohne die Funktionsfähigkeit der Hand wesentlich zu beschränken. In Ausnahmefällen kann ein endoprothetischer Gelenkersatz empfehlenswert sein.
Wenn bei Sehnenscheidenentzündungen eine konservative Therapie mittels Schienenversorgung nicht zum Ziel führt, ist auch hier eine Operation sinnvoll. Dabei erweitern wir die zu enge Sehnenscheide durch Spaltung und entfernen das entzündete Gewebe.
Dupuytren’sche Kontraktur
Die Dupuytren’sche Kontraktur ist eine Erkrankung der Sehnen der Hand. Verkürzungen der Sehnenstrukturen in der Hohlhand und Verhärtungen der Handfläche führen zu einer zunehmenden Beugekontraktur der betroffenen Finger. In der Folge können die Finger nicht mehr (vollständig) gestreckt werden. Es wird dann operativ (ambulant oder stationär) die Narbenplatte entfernt und die Hohlhandfläche rekonstruiert.
Carpaltunnelsyndrom (CTS)
Der Carpaltunnel befindet sich an der Innenseite des Handgelenks. Durch ihn läuft ein wichtiger Nerv, der Mittelnerv (Nervus medianus). Er versorgt Daumen, Zeigefinger und Mittelfinger mit Tast- und Temperaturgefühl. Bei starker manueller Belastung kann eine Sehnenscheidenentzündung entstehen. Die entzündeten Sehnen drücken den Mittelnerv zusammen. Nervenreize werden schlechter oder gar nicht mehr transportiert. Ein sogenanntes Carpaltunnelsyndrom entsteht.
Im Rahmen der Diagnose wird die krankhaft verzögerte Nervenleitgeschwindigkeit des Mittelnervens gemessen. An dem Ergebnis und vor allem dem Leidensdruck des Patienten entscheidet sich, ob eine Operation notwendig ist. Ziel des chirurgischen Eingriffes ist es, den Kanal zu erweitern und somit den Druck auf das Nervengewebe zu verringern. Die Nachbehandlung erfolgt bis zur Wundheilung (ca. 12 Tage nach der Operation) in einer abnehmbaren Handgelenkschiene. Parallel dazu wird Krankengymnastik durchgeführt.
Schnellender Finger
Der „schnellende Finger“, oft der schnellende Daumen, lässt sich nur schwer strecken und schnalzt plötzlich nach vorne. Der Volksmund sagt auch „Schnappfinger“.
Bei dem „schnellenden Finger“ ist die Beugesehne des betroffenen Fingers auf Höhe des Grundgelenks knötchenartig verdickt. Dadurch kann die Sehne nicht mehr ungehindert durch das straffe Ringband gleiten und der betroffene Finger kann nur noch ruckartig gebeugt oder gestreckt werden.
Falls konservative Therapien versagen kommt eine Operation in Frage. Die operative Therapie ist sehr einfach und besteht in der Spaltung des zu engen Ringbandes. Der Eingriff kann ambulant in örtlicher Betäubung durchgeführt werden.
Unfall
In der Orthopraxis können wir auch Akutunfälle versorgen. Unsere moderne und schwellenfreie Praxis verfügt über einen Aufzug, der für Liegendtransporte geeignet ist.
Beide Ärzte führen die Facharztbezeichnung Orthopädie und Unfallchirurgie.
Dank der modernen diagnostischen Ausstattung der Orthopraxis können wir sämtliche Untersuchungen sofort durchführen. Leichtere Versorgungen mittels Bandage, Schienen oder auch eine Gipsanlage erfolgen unmittelbar in der Praxis. Das gleiche gilt für kleinere Eingriffe, welche im Operationsraum der Praxis ebenfalls sofort durchgeführt werden können. Größere Eingriffe nehmen wir in der WolfartKlinik Gräfelfing vor. Hierbei werden die neuesten Verfahren und Techniken angewendet.
Schulter

Röntgenbild Zustand nach Plattenversorgung nach Schlüsselbeinbruch

Röntgenbild Zustand nach Versorgung einer Schultereckgelenkssprengung (Tossy III) mit Balser-Platte
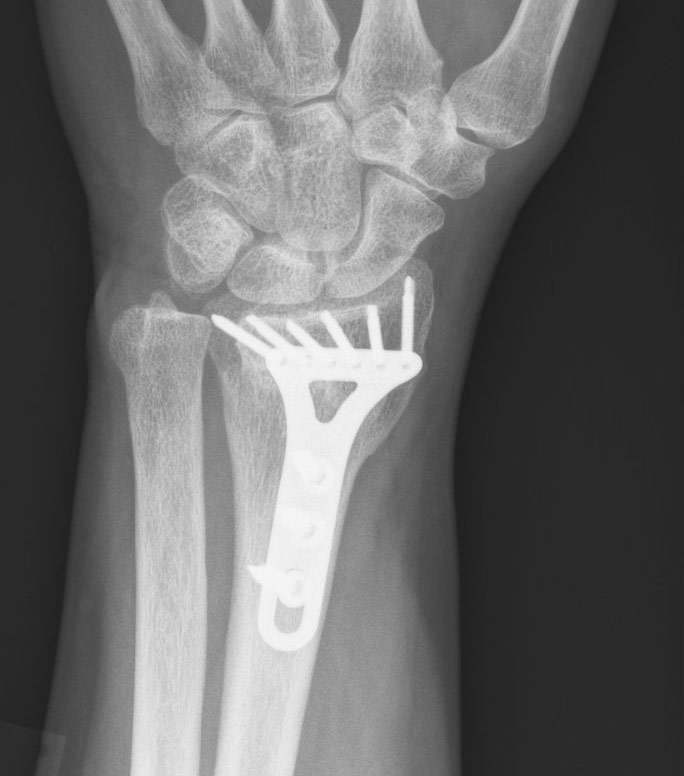
Ellenbruch
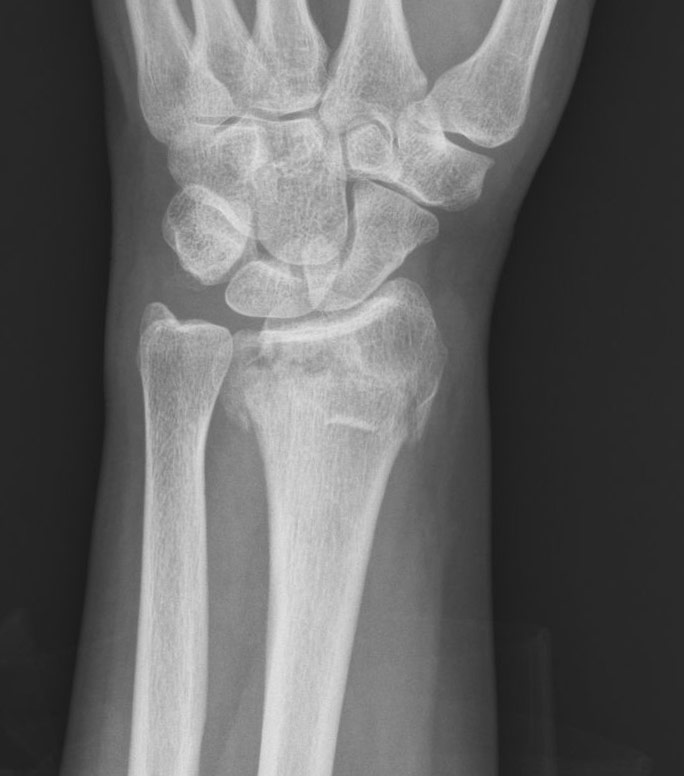
Ellenbruch